- Información al paciente
Servicios en Línea
Educación y prevención
Campañas y multimedia
- Diagnóstico y Tratamiento
Selección de especialista
Unidades Diagnósticas
Tratamientos
- Convenio Oncológico
Protección oncológica
- Donaciones y Beneficencia
- Investigación y Docencia
- Ingresar a Mi Falp
- Apoyo al Paciente
- SERVICIOS EN LÍNEA
- Diagnóstico y Tratamiento
- Convenio Oncológico
- Donaciones y Beneficencia
- Investigación y Docencia
Medicina traslacional: así se generan las soluciones del futuro
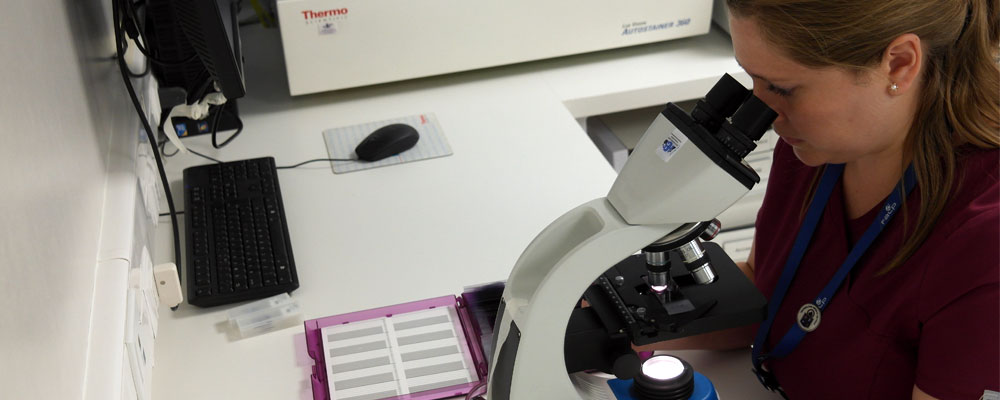
El Instituto Oncológico FALP inauguró en diciembre un laboratorio donde se desarrolla esa innovadora rama de la biomedicina, que busca reducir la brecha entre los nuevos descubrimientos y su aplicación en los pacientes.
La primera vez que un latinoamericano fue distinguido con el Premio Nobel de Medicina fue en 1947, cuando el médico y fisiólogo argentino Bernardo Houssay se adjudicó ese galardón por sus hallazgos en el estudio y tratamiento de la diabetes. Ese hito llevó a que los aportes de la región en el campo de la ciencia se hicieran más visibles para la comunidad internacional. Houssay murió en 1971, pero su legado sigue siendo motivo de homenajes, como sucede con el Día del Investigador Científico, que se instauró en su honor y se celebra el 10 de abril, en coincidencia con su natalicio.
“Esta fecha reconoce y humaniza al investigador, que ha tendido a estar entre bambalinas, dentro de la academia, pero que en el último tiempo busca vincularse con el entorno”, comenta Franz Villarroel, jefe del Laboratorio de Medicina Traslacional del Instituto Oncológico FALP.

En esta unidad, inaugurada en diciembre del año pasado, se desarrolla una rama de la biomedicina de carácter interdisciplinario que precisamente tiene como propósito acortar las brechas de tiempo y distancia entre el quehacer de la investigación y sus potenciales beneficiarios.
“Su principal foco es el paciente”, dice Villarroel. “La medicina traslacional se basa en la recolección de evidencia que surge día a día, cuando el médico le hace un diagnóstico o le administra al paciente una droga y su caso no se ajusta a lo que establecen las guías o a lo que el médico tenía en mente.
Esa información es derivada al investigador, que la analiza, crea experimentos basándose en una biopsia o en una muestra de sangre, obtiene resultados (efectividad de nuevos fármacos o nuevas herramientas de diagnóstico) y los retorna al médico, quien evalúa la idoneidad de la nueva información y su uso clínico”, explica.
Aunque el concepto que le da nombre se acuñó en los años 90, esta disciplina -que nace de la conjunción entre las ciencias biológicas y la medicina, y se caracteriza por la transferencia de un área del conocimiento a otra (se llama traslacional por ese rasgo y porque gira en torno al paciente)- se ha practicado de manera más sistemática desde 2004 y ha alcanzado diferentes grados de desarrollo en el mundo.
El liderazgo lo tiene Estados Unidos, donde las políticas públicas y los seguros de salud son más flexibles y favorecen los ensayos clínicos y los programas de investigación básica y pre-clínica, según comenta el Dr. Villarroel. “En la Unión Europea, en cambio, está recién expandiéndose, porque las normas de estudios clínicos y aplicabilidad son mucho más estrictas. No es un único país el involucrado”, relata.
En Chile, en tanto, hay centros que han integrado la investigación básica con la traslacional, pero la gran mayoría opera en el contexto de las universidades, donde el eje de la investigación son los intereses del propio investigador. “El de FALP, que busca la coexistencia del investigador con el médico tratante y con el paciente, es el primer laboratorio que funciona dentro de una clínica y su propósito es promover el uso de evidencia científica para la toma de decisiones”, precisa.
A diferencia de la medicina clásica, que se guía por pautas descritas por instituciones de salud, esta rama involucra constante experimentación e innovación. “Con el coronavirus, por ejemplo, la comunidad científica ha entrado en una vorágine de investigación para dar con soluciones que deben medirse y aplicarse rápidamente en los pacientes”, comenta.
En lo que concierne al tratamiento del cáncer, explica que las inmunoterapias constituyen el mejor ejemplo de lo que significa acelerar los procesos. “La historia de los descubrimientos científicos nos muestra que estos pueden tardar 50 o 60 años en ser usados como tratamiento. La inmunoterapia, en cambio, tardó diez -desde 2004- en llegar a ser un producto tecnológicamente seguro. El 2014 se hizo el primer ensayo clínico para drogas biológicas que dieron paso a la inmunoterapia actual y desde entonces, en cinco años, se han aprobado 37 usos.
Es tan significativa, que existen 5 tipos de inmunoterapias aprobadas y más de 20 distintos tipos de tumores han demostrado ser capaces de responder a una de ellas. Otros fármacos se han demorado apenas 18 meses en estar listos para su aplicación”, precisa. Según el especialista, la oncología es un terreno donde la investigación traslacional ha probado su eficacia. Considerando que los tumores “están vivos y tienen personalidad propia”, los médicos enfrentan un universo infinito de posibilidades que desafían las pautas convencionales. “En tiempos modernos, es fácil quedar obsoleto.
Para la medicina antigua había sólo pacientes con cáncer de pulmón y luego de la secuenciación del genoma humano se encontraron elementos que permitían dividir los tumores en subtipos y producir drogas específicas para ciertas mutaciones. Se generó de ese modo la estratificación, que agrupa a individuos en torno a parámetros comunes, y llegamos luego a la medicina de precisión, que permite darle a un paciente la dosis correcta de la droga correcta en el momento correcto”, afirma.